|
◎文/藥師林豆豆
美國糖尿病學會(ADA)於2026年發布最新《糖尿病標準照護》(Standards of Care in
Diabetes-2026),針對微血管併發症及足部風險管理提出了更明確的實證建議。本文摘要該章節重點,供藥師於臨床指導病人監測糖尿病併發症,進而降低截肢與失明等嚴重風險。
一、 糖尿病視網膜病變(Diabetic retinopathy, DR):
1.散瞳眼底檢查時機:
a.首次檢查:
i. 第1型糖尿病(T1DM):發病後 5 年內。
ii. 第2型糖尿病(T2DM):首次診斷時。
b.已出現病變:至少每年檢查一次。
c.連續一年以上檢查正常且血糖控制良好:每 1~2 年篩檢一次。
d. 計畫懷孕或懷孕:懷孕前、第一孕期,且針對視網膜病變嚴重度增加檢測頻率。
2.治療與藥物:
a.全視網膜雷射光凝固術(Panretinal laser photocoagulation
therapy):有效降低增殖性糖尿病視網膜病變(PDR)或嚴重非增殖性糖尿病視網膜病變(NPDR) 者失明機率。
b.Anti-VEGF(anti-vascular endothelial growth factor)
療法:黃斑部水腫(DME)的一線首選,亦是增殖型視網膜病變的第二種治療選擇。
c.黃斑部局部/格狀雷射光凝固治療(Macular focal/grid photocoagulation)
、玻璃體內類固醇注射:無法使用前兩種療法時的治療方式。
d.Aspirin:用於心血管保護時,不會增加視網膜出血風險,不應因視網膜病變而停用。
3.糖尿病相關視力喪失(Diabetes-related vision loss):
除了提醒按時依照醫師指示點眼藥水或服藥,也要注意病人是否有獲得足夠的輔具資源或低視能復健轉介,並提供合適的衛教,如大字體藥袋或語音說明。
二、糖尿病神經病變(Diabetic neuropathies, DN):包含周邊神經與自主神經。
1.診斷:
a.首次檢查:
i. 第1型糖尿病(T1DM):發病後 5 年內。
ii. 第2型糖尿病(T2DM):首次診斷時。
b.檢查頻率:每年一次。
c.評估指標:包含痛覺/針刺覺、128-Hz 音叉振動覺,以及每年必做的 10-g 單絲測試。
2.藥物治療策略:
a.藥物:Gabapentinoids(如 Pregabalin)、SNRI (如 Duloxetine)、三環抗憂鬱藥
(TCA)或鈉離子通道阻斷劑。
b.合併用藥:單一藥物效果不佳時,可考慮合併上述不同機轉藥物。
c.安全警告:除非極少數特殊情況,應避免使用鴉片類藥物(含 Tramadol, Tapentadol),以規避成癮及副作用風險。
三、 糖尿病足部照護:
1.診斷:
a.病史詢問:詢問是否有潰瘍、截肢、夏科氏足(Charcot foot)、血管手術史、吸菸、視網膜或腎臟疾病。
b.感官檢查:包含皮膚外觀、足部變形,以及神經學評估(10g 單絲測試或 Ipswich 觸摸測試,並搭配針刺、溫度或振動覺其中一項)。
c.血管評估:檢查下肢脈搏、毛細血管充盈時間、肢體抬高/下垂後的顏色變化。
d.若有間歇性跛行、腿部疲勞或脈搏消失,應轉介進行 ABI(踝肱指數)與趾壓測定。
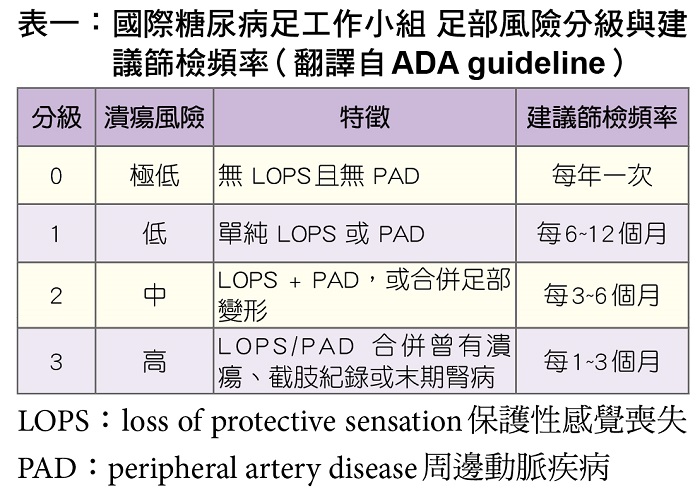
e.2026 指南強調透過「國際糖尿病足工作小組 (IWGDF)」系統進行風險分級。
2.衛教
a.自我檢查:每日利用「不破碎鏡子」檢查雙腳,即便感覺喪失也應落實。
b.專業配備:高風險病人(有足部變形、厚繭、循環不良者)應使用專業治療鞋 (Therapeutic footwear)。
c.進階治療:針對難以癒合的慢性潰瘍,應考慮使用負壓傷口療法 (NPWT)、皮膚替代品、局部氧氣治療 (Topical oxygen
therapy)。
參考文獻:
1.American Diabetes Association Professional Practice Committee for
Diabetes; Introduction and Methodology: Standards of Care in
Diabetes—2026. Diabetes Care 1 January 2026; 49 (Supplement_1):
S1–S5. https://doi.org/10.2337/dc26-SINT
回首頁 |